Santé
Philippe Garabiol
-
Versions disponibles :
FR
Philippe Garabiol
Le système d'assurance maladie est un symbole national fort dans chaque pays qui, a priori, n'entre pas dans le champ des questions européennes. Considérer l'assurance maladie comme un problème domestique à chaque Etat est néanmoins réducteur. Hors même les dispositions du traité sur l'Union européenne qui vont dans le sens d'une prise en compte des divers aspects de la sécurité sociale par l'Union européenne mais qui ne possèdent pas de caractère normatif, l'UE, pour répondre à des thématiques convergentes dans les Etats membres, promeut une méthode ouverte de coordination pour favoriser la mise en oeuvre des réformes relatives à l'assurance maladie. L'Europe de la santé existe donc bien et possède même, depuis le 1er juin 2004, un symbole fort : la carte européenne d'assurance maladie [1]. L'Europe de la santé existe d'ailleurs à tel point que le 4 avril dernier la Commission a annoncé son intention de présenter une proposition de directive dans le domaine de la santé.
I - Les Etats européens font converger leur modèle de réforme de l'assurance maladie en dépit de la pluralité des modèles d'assurance-maladie au sein de l'Union européenne
1 - Une pluralité de modèles d'assurance-maladie à travers l'Union européenne.
L'Europe n'a pas fondé son histoire commune sur la gestion de l'assurance-maladie santé. Le modèle dit "beveridgien", s'est construit en opposition au modèle dit "bismarkien", tandis que le modèle socialiste a profondément marqué, après-guerre, les nouveaux Etats membres [2].
Chacun de ces modèles [3] connaissait des failles : soit la maîtrise des coûts était assurée au détriment de la qualité des soins, soit à l'inverse la qualité des soins s'imposait au détriment de l'équilibre budgétaire. Les pays de l'Europe du Sud qui ont cherché à synthétiser les "modèles" du Nord de l'Europe ne sont pas parvenus à résoudre ce dilemme. En outre, la dualité du système de santé apparaissait être la règle dans les pays de l'Europe centrale et orientale, malgré la prétendue égalité des citoyens, en raison de l'existence d'un "marché gris", c'est-à-dire de la nécessité d'offrir un supplément de rémunération pour obtenir des soins de qualité accrue.
En même temps, l'ensemble des Etats membres se heurtent aux mêmes défis : vieillissement de la population, augmentation des coûts liés à une qualité des soins plus élevés, nécessité de maintenir les charges sociales ou la part des finances publiques à un niveau compatible avec une ouverture du marché domestique à la concurrence internationale.
L'entrée des dix nouveaux Etats membres le 1er mai 2004 n'a pas modifié l'orientation générale de l'Union européenne ainsi que l'indique le tableau ci-dessous :
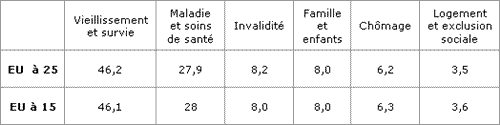
Prestations sociales par groupe de fonctions en 2001 (en % du total des prestations sociales) [4]
Cependant, si les dépenses de protection sociale représentaient, en moyenne, 27,7% du PIB de l'UE en 2002 contre 27,3% en 2001, cette moyenne, exprimée en pourcentage du PIB, continuait de masquer de fortes disparités d'un État membre à l'autre. La part des dépenses de protection sociale était la plus élevée en Suède (32,5%), en France (30,6%), en Allemagne (30,5%) et au Danemark (30,0%) et la plus faible en Estonie et en Lettonie (14,3% chacune en 2001), en Lituanie (15,2% en 2001) et en Irlande (16,0%). Ces écarts reflètent des différences de niveaux de vie, mais illustrent la diversité des systèmes nationaux de protection sociale, ainsi que des structures démographiques, économiques, sociales et institutionnelles propres à chaque pays. Toutefois, la caractéristique commune à tous les Etats membres de l'UE se situe dans la croissance accélérée des dépenses de maladie [5].
2 - Des réformes convergentes des systèmes d'assurance-maladie.
Le caractère similaire des défis à relever l'emporte sur les spécificités historiques. Par conséquent, les réformes de l'assurance maladie apparaissent très convergentes dans chacun des Etats membres : ouverture à la concurrence, pression sur le prix des médicaments et responsabilisation des acteurs.
2.1 La réforme allemande
A titre d'illustration, la réforme allemande du système de santé, entrée en vigueur le 1er janvier 2004 et fruit d'un compromis bipartisan, s'est concentrée sur la réduction du champ des prestations prises en charge en déremboursant, sauf pour les enfants de moins de 12 ans ou les mineurs affectés d'une pathologie lourde, les médicaments non soumis à l'obligation de prescription, c'est-à-dire les médicaments de confort ainsi que les lunettes, les lentilles de contact, les frais de transport, les cures de soins à domicile, etc.
De plus, ont été créés un ticket modérateur de 10 euro par trimestre pour la consultation en médecine ambulatoire, un ticket modérateur forfaitaire à la charge de l'assuré lors de l'achat de médicaments et une augmentation du forfait hospitalier. La somme des tickets modérateurs ne doit pas dépasser 2% du revenu net des assurés et 1% pour les malades chroniques et les enfants étant exonérés du ticket modérateur. Dans le même esprit, les indemnités journalières sont désormais à la charge des seuls salariés au-delà de 6 semaines. La réforme instaure également une concurrence accrue entre les caisses d'assurance maladie et autorise une libéralisation partielle du secteur pharmaceutique [6]. La réforme prévoit enfin de nouvelles sources de financement, par le versement par l'industrie pharmaceutique d'une contribution de solidarité et une augmentation des cotisations maladies des retraités. Cette réforme s'accompagne de mesures visant à améliorer la qualité du système de santé : création de centres spécialisés par pathologie, bonus accordés aux assurés qui se soumettent au principe de la filière de soins via un généraliste référent ou qui acceptent des contrôles de soins préventifs, création d'un institut chargé de mesurer et de contrôler la qualité des soins et des médicaments et cogéré par les caisses d'assurance maladie et les fédérations de médecin.
Toutefois, compte-tenu de l'évolution prévisible des dépenses de santé [7], malgré le relatif succès des réformes entreprises, le gouvernement de coalition a opté pour une nouvelle réforme du mode de financement de l'assurance maladie. Un accord consensuel a été trouvé le 3 juillet 2006, après plusieurs mois de tractation, dans un contexte social marqué par la plus longue grève des médecins hospitaliers universitaires et des médecins des hôpitaux communaux de l'histoire du pays.
Les sociaux-démocrates, dont la ministre de la Santé, Ulla Schmidt, préconisait une "Bürgerversicherung", "assurance du citoyen" générale pour tous et à laquelle tout le monde verserait ses cotisations - y compris les travailleurs indépendants et les fonctionnaires, catégories sociales qui actuellement ne cotisent pas aux caisses santé publiques, mais sont assurées auprès de caisses privées. Les cotisations de cette "assurance du citoyen" différeraient selon le niveau de revenus des individus. La CDU s'est déclarée défavorable à un tel système qui, à ses yeux, portait atteinte à la liberté du choix du prestataire de services. Elle plaidait pour la création d'une "Gesundheitsprämie", "prime d'assurance santé" unique qui prévoyait une cotisation de base forfaitaire, indépendamment de la hauteur des revenus, à une caisse publique ou privée. Le SPD reprochait le caractère inéquitable de cette prime. La CSU tenait à tempérer le modèle proposé par la CDU en protégeant les catégories sociales les plus vulnérables, comme les familles nombreuses et les personnes âgées, par l'introduction de subventions étatiques afin de diminuer le coût de la prime forfaitaire.
Le compromis adopté par les partis de la "grande coalition" sur la réforme du système de santé a, certes, respecté le calendrier fixé par la Chancelière Angela Merkel au début de son mandat, mais apparaît, en définitive, fort éloigné de la réforme radicale promise avant les échéances électorales. La CDU et la CSU, qui redoutaient une nouvelle hausse des impôts, ont obtenu gain de cause. A partir de 2007, le déficit des caisses d'assurance-maladie sera en partie comblé par une augmentation d'environ 0,5 point des cotisations, tant des employeurs que des salariés soumis au système obligatoire, soit 90 % environ des assurés. Les assurés du privé seront appelés à un effort de solidarité qui reste à préciser. Le gouvernement a renoncé, au moins temporairement, à adopter un impôt spécial sur la santé pour combler un déficit qui pourrait atteindre 8 milliards d'euro en 2007. Le SPD, qui milite pour un financement grandissant du système de santé par l'impôt au lieu des cotisations, a obtenu, en partie, gain de cause. Il a été décidé que les enfants bénéficieront, à partir de 2008, d'une couverture maladie gratuite qui sera progressivement financée par l'impôt, mais à pression fiscale constante, condition sine qua non imposée par la CSU. Ainsi, 1,5 milliard d'euro sera prélevé sur les rentrées fiscales de l'Etat en 2008 et le double en 2009. Cette réforme devrait être complétée par une loi, en cours de préparation, sanctionnant les médecins jugés trop généreux dans leurs prescriptions de médicaments.
Un scepticisme certain règne à Berlin sur les conséquences financières de la réforme. La plupart des observateurs estiment que le déficit des caisses d'assurance maladie ne se réduit qu'à la marge. L'accord conclu avec les médecins des hôpitaux universitaires et les médecins des cliniques privées laisse effectivement penser que l'Allemagne ne connaît pas une situation politique propice à l'application de mesures rigoureuses pour maîtriser les dépenses de santé [8].
2.2 La réforme britannique
La réforme du système d'assurance maladie a conduit à une décentralisation de la gestion accompagnée d'une mise en concurrence des acteurs de santé et d'un décloisonnement entre hôpitaux et cliniques : le plan de réforme de 1991 a introduit des mécanismes de marché au sein d'un "marché interne" du NHS (National Health Service) dont le fonctionnement bureaucratique était critiqué, avec pour but de mieux réguler les dépenses de santé. Le pivot du dispositif étant la faculté accordée à certains médecins généralistes de disposer d'un budget pour acheter les soins hospitaliers et les actes des médecins spécialistes. Les cabinets médicaux peuvent ainsi choisir librement les services hospitaliers au meilleur coût. A côté de ces cabinets médicaux, les autorités sanitaires de district (agglomération de 500 000 personnes) sont aussi des acheteurs de soins pour les patients du district. Devenus des "NHS trusts" autonomes et responsables financièrement, les hôpitaux, mis en concurrence, fournissent des soins aux patients, couvrant ainsi leurs dépenses.
Les travaillistes ont poursuivi cette réforme en créant des réseaux de soins. Les groupements de soins primaires (Primary Care Trusts ou PCT), nouvel échelon régional du NHS, associent les médecins généralistes, les infirmières, les représentants de services sociaux, et les patients. Desservant une population de 100 000 personnes en moyenne, la nouvelle structure se substitue aux anciens médecins gestionnaires (GP-fundholders). Au niveau budgétaire, le NHS, par l'intermédiaire des autorités sanitaires régionales (District Health Authorities), attribue une enveloppe financière, indexée sur la situation économique générale, à chaque PCT (Primary Care Trust) pour négocier les contrats de soins avec les hôpitaux.
En décembre 2003, le statut des hôpitaux a été réformé en accordant aux hôpitaux jugés performants, selon un certain nombre de critères, le statut de "fondations hospitalières" (Foundation Hospitals) qui bénéficient de plus d'autonomie en matière budgétaire, en investissements et en choix de financement. Ces hôpitaux, gérés soit par les autorités publiques soit par des entreprises privées, peuvent investir, emprunter, gérer leur patrimoine, payer les salariés à leur guise. Un partenariat public-privé (Private Finance Initiative) a été créé entre le NHS et le secteur privé. Ainsi, les hôpitaux du NHS et les PCT peuvent signer des "joint ventures" avec les cliniques et centres de soins privés et pour réduire les délais d'attente trop importantes des malades, le NHS est autorisé à financer des opérations effectuées dans les cliniques privées.
Afin d'optimiser les soins de santé a été instauré un dossier médical informatisé qui devrait être généralisé en 2010. Pour garantir le maintien d'un niveau d'offre de soins équitable a été créée l'Agence de modernisation du NHS chargée du contrôle de l'application de la réforme et le Conseil réglementant les professions de santé. Dans le but d'éviter que l'ouverture à la concurrence ne soit perçue comme synonyme de la dégradation du service public de santé par l'opinion publique, la surveillance du NHS par les patients et le public est assurée par la création de 572 forums locaux (Patient and Public Involvement Forums) qui sont de véritables commissions locales indépendantes représentant patients et habitants. Les forums sont investis de véritables pouvoirs d'enquête et de visite. Ainsi, les organismes du NHS sont obligés de répondre à leurs requêtes Une Commission nationale bénéficiant d'un statut indépendant, créée en janvier 2003, fait des recommandations au ministre de la santé à partir des informations recueillies auprès des forums locaux.
2.3 La réforme en Pologne
La Pologne s'est inspirée, pour partie, de la réforme britannique. Le système du financement a été modifié par la création d'un système généralisé de cotisations d'assurance maladie auprès des Caisses d'assurance-maladie. La caisse centrale d'assurance maladie, le Fonds national de Santé (FNS), achète par appel d'offre un certain nombre de services auprès des prestataires des soins médicaux (hôpitaux, dispensaires et autres) pour les assurés regroupés en son sein qui bénéficient alors des soins gratuits dans ces établissements. Seuls quelques actes très spécifiques sont encore financés par le budget de l'Etat.
Les institutions médicales (hôpitaux, dispensaires et autres, y compris les Caisses d'assurance maladie) possèdent désormais une personnalité juridique et une autonomie financière. Elles peuvent subvenir à leurs besoins de manière pratiquement autonome : les hôpitaux doivent, par exemple, proposer un certain nombre de "produits de soins médicaux" aux personnes qui souhaitent se soigner à leurs propres frais et signent des contrats de prestation des services avec le Fonds national de santé. Ces institutions restent néanmoins dans l'obligation d'offrir des soins à toute personne le nécessitant.
Ces trois types de réforme se déclinent sur l'ensemble du continent. La décentralisation, la responsabilisation et l'autonomie de gestion ainsi que la réduction du champ couvert par l'assurance maladie sont les matrices des réformes tant en Suède, qu'en Italie ou en Espagne. Un effort particulier est aussi réalisé au sein de toute l'Europe pour promouvoir les génériques. En Espagne, par exemple, le gouvernement issu des dernières élections législatives a mis en œuvre un plan stratégique de politique pharmaceutique et a décidé d'opter pour une prise en charge sélective des médicaments par l'Etat en fonction de leur apport thérapeutique pour le patient et de favoriser les génériques. Cette convergence dans les modèles de réforme pose nécessairement la question de l'existence d'une Europe de la santé.
II - L'implication de plus en plus manifeste de l'Union européenne dans le domaine de la santé
1 - Le cadre de définition d'une politique de santé européenne
1.1. Les textes en vigueur
Absente en tant que telle des traités précédents, la santé a fait son entrée dans l'Acte unique de 1987. L'article 152 du Traité d'Amsterdam de 1997 attribue comme objectif à l'Union européenne "d'améliorer la santé publique, de prévenir les maladies, de favoriser la recherche et d'informer le public". De plus, l'article 137.1 dispose que "la Communauté soutient et complète l'action des Etats membres" en matière de protection sociale. Enfin, les politiques communautaires, désormais, doivent prendre en compte les exigences de santé publique. Toutefois, le Traité de Nice, en 2001, dans son article 137 alinéa 4, rappelle "la faculté reconnue aux Etats membres de définir les principes fondamentaux de leur système de sécurité sociale".
Le texte du Traité établissant une Constitution pour l'Europe donnait à l'Union des compétences élargies dans le domaine de la santé avec l'article III-278. En effet, "un niveau élevé de protection de la santé humaine est assuré dans la définition et la mise en oeuvre de toutes les politiques et actions de l'Union" (alinéa 1). Cependant, ce texte définit aussi les limites de l'intervention communautaire dans le domaine de la protection sociale : "l'action de l'Union est menée dans le respect des responsabilités des Etats membres en ce qui concerne la définition de leur politique de santé, ainsi que l'organisation et la fourniture de services de santé et de soins médicaux" (alinéa 7). De plus, la déclaration interprétative de l'article III-213 sur la coopération des Etats membres dans les domaines de la politique sociale précise que "les mesures d'encouragement et de coordination [...] revêtent un caractère complémentaire. Elles servent à renforcer la coopération entre États membres et non pas à harmoniser des systèmes nationaux."
Il ressort de ces différentes strates conventionnelles la volonté des Etats membres de mener un effort concerté de modernisation de leur système de protection sociale.
1.2 La détermination d'une politique de santé européenne
Le Conseil européen de Lisbonne pose un premier jalon vers la modernisation du modèle social européen, en précisant dans ses conclusions que les régimes de protection sociale devaient "fournir des services de santé de qualité" et en soulignant qu'ils devaient être réformés afin de pouvoir continuer à offrir des services de ce niveau.
Sur la base de ces objectifs, la coopération a commencé sous la forme d'une analyse des soins de santé et des soins à long terme dans les Etats membres au moyen d'un questionnaire et d'un rapport conjoint de la Commission et du Conseil, en janvier 2003. S'appuyant sur ce travail, le Conseil européen du printemps 2003 a mis en lumière la nécessité d'intensifier la collaboration dans ce domaine.
La Commission européenne a commencé à promouvoir une collaboration plus étroite entre les Etats membres en matière de modernisation des systèmes de protection sociale à travers l'UE, notamment pour mieux satisfaire les exigences sociales liées à l'élargissement. Elle a présenté, le 20 avril 2004, deux communications. Dans la première, elle affirmait qu'il y avait lieu "de mettre en place une stratégie européenne pour faire en sorte que les citoyens puissent exercer leurs droits à se faire soigner dans d'autres États membres, s'ils le souhaitent, et que la coopération européenne puisse aider les systèmes à fonctionner de concert, de manière à mieux relever les défis devant lesquels ils sont placés" [9]. Dans la seconde communication, la Commission proposait d'étendre la "méthode ouverte de coordination" au secteur de la santé et des soins de longue durée afin d'établir un cadre favorisant l'échange d'expériences et de meilleures pratiques en appuyant les États membres dans leurs efforts de réforme [10].
Ainsi, les impératifs auxquels doivent faire face les Etats membres pour garantir un niveau de soins suffisant à un coût raisonnable pour la collectivité ont conduit les Etats membres à adopter des réformes qui reposent sur les mêmes principes. Toutefois, les Etats restent les gardiens vigilants de leur système d'assurance maladie dans la mesure où un tel système appartient à un patrimoine culturel fondateur d'une identité nationale. Il n'est donc pas question encore d'harmonisation des systèmes de santé, alors même que les économies d'échelle inciteraient à retenir une telle option. La Commission modère ses ardeurs et se propose d'être uniquement un intermédiaire entre les différents Etats membres. En revanche, la logique communautaire conduit à favoriser la libre circulation des travailleurs, des patients et des médicaments.
2 - Les systèmes d'assurance maladie ne peuvent représenter des frontières invisibles
2.1 Les cotisations sociales ne peuvent être des freins à la mise en œuvre du marché intérieur
Les principes de libre circulation des personnes et de libres prestations des services impliquent une nécessaire coordination des systèmes de sécurité sociale au sein de la Communauté. Dans ce but, l'article 42 du Traité de Rome prévoyait un mécanisme permettant d'assurer aux travailleurs migrants et à leurs ayants-droit : "la totalisation, pour l'ouverture et le maintien du droit aux prestations, ainsi que pour le calcul de celles-ci, de toutes périodes prises en considération par les différentes législations nationales, le paiement des prestations aux personnes résidant sur les territoires des Etats membres".
En application de cet article, le règlement 1408/71 organise le régime juridique applicable aux travailleurs migrants pour garantir la libre circulation des travailleurs. Le texte subordonnait le remboursement de soins à la délivrance d'une autorisation préalable par l'administration du pays d'affiliation de l'assuré. Cette disposition vise à contrôler les flux de patients au sein des pays de la Communauté.
Le volet de l'agenda de Lisbonne relatif à l'emploi, revisité à mi-parcours, se concentre d'ailleurs sur l'objectif de créer un marché européen du travail, en permettant aux travailleurs de conserver leurs droits en matière de retraite et de sécurité sociale lorsqu'ils vont travailler dans d'autres États membres. Au sein du marché européen du travail, les cotisations sociales ne sauraient, par conséquent, constituer la variable d'ajustement pour les entreprises afin d'obtenir un avantage comparatif dans un marché ouvert.
Dans un arrêt topique [11], la Cour de Justice des Communautés européennes (CJCE) a condamné une opération non conforme au règlement 1408/71 coordonnant les systèmes nationaux de sécurité sociale et déterminant la législation de sécurité sociale applicable en matière de détachement intracommunautaire. L'employeur, d'origine allemande, avait établi une de ses sociétés aux Pays-Bas à partir de laquelle il dirigeait l'ensemble de son activité de construction vers l'Allemagne. L'objectif était de bénéficier d'un avantage concurrentiel lié au montant plus faible des charges sociales néerlandaises. L'employeur s'appliquait à respecter les conditions de l'article 14 § 1, a) de la directive sur le détachement des travailleurs n°96/71/CE, notamment en ne détachant jamais ses salariés en Allemagne pour une durée supérieure à douze mois. Cela n'a cependant pas suffi à valider le montage car, ainsi que l'article 14 § 1 l'énonce, l'entreprise doit exercer normalement ses activités dans le premier État, c'est-à-dire qu'elle doit y effectuer habituellement des activités significatives. Or, tel n'est pas le cas d' "une entreprise de construction, établie dans un État membre, qui envoie ses travailleurs sur le territoire d'un autre État membre dans lequel elle exerce la totalité de ses activités, à l'exception d'activités de gestion purement internes".
2.2 Le juge communautaire a garanti la liberté de choix du patient à l'intérieur de l'espace communautaire
Surtout, le juge communautaire a levé les barrières qui enfermaient les systèmes d'assurance maladie dans ses frontières. En effet, en 1998, la CJCE a conclu dans deux affaires (l'arrêt Kohll [12] concernant la prise en charge de lunettes et l'arrêt Decker [13] concernant la prise en charge de soins dentaires) que les règles de la libre circulation des marchandises ainsi que celles sur la libre fourniture de services s'appliquaient aussi à la sécurité sociale. Il ressort clairement de ces deux arrêts que l'application au secteur de la santé des règles générales de la libre circulation doit être pleine et absolue. L'arrêt Smits&Peerbooms [14] confirme en juillet 2001 cette jurisprudence. Le juge communautaire applique la jurisprudence Kohll et Decker au milieu hospitalier en reconnaissant que le système d'autorisation préalable constitue un obstacle à la libre prestation des services médicaux hospitaliers. Toutefois, il admet que des raisons impérieuses, comme l'équilibre financier des systèmes de sécurité sociale ou le maintien d'un service hospitalier accessible à tous, puissent justifier cette restriction.
Le principe de libre circulation s'applique donc aussi bien aux personnes (patients, professionnels) qu'aux produits de santé et aux soins. La décision de créer la carte européenne d'assurance maladie par le Conseil européen de Barcelone est le résultat de l'évolution de la jurisprudence en ce domaine.
3 - L'émergence d'une politique communautaire du médicament
3.1 Une option préférentielle pour les génériques
La Commission œuvre pour l'émergence d'une politique communautaire du médicament. Cette politique a naturellement des conséquences sur les modes de gestion de l'assurance maladie. Ainsi, avant sa modification récente par la directive 2004/27/CE, la directive 2001/83/CE laissait aux Etats Membres le soin de spécifier la durée de protection des données de l'autorisation de mise sur le marché (AMM) délivrée par l'Etat Membre lui-même (6 à 10 ans). En Belgique, par exemple, par application de ces dispositions, le titulaire de la demande d'AMM bénéficiait d'une protection de ses données pendant une période de 10 ans à dater de la délivrance de l'AMM. La directive 2004/27/CE prévoit une harmonisation de la durée de protection des données appliquée, jusqu'alors, de manière non uniforme dans les pays membres de l'Union européenne.
L'article 10 de la directive 2001/83/CE dans sa nouvelle rédaction issue de la directive 2004/27/CE fixe la durée de protection des données de l'AMM à 8 ans, ce qui implique qu'à l'écoulement de ce délai de 8 ans, les tiers peuvent se référer au dossier clinique du médicament d'origine. Parallèlement, il est prévu une période d'exclusivité commerciale de dix ans, prenant cours à dater de la délivrance de l'AMM, et durant laquelle aucun tiers ne peut mettre sur le marché un médicament générique équivalent au médicament d'origine. Cette période de 10 ans peut éventuellement être augmentée d'une période d'un an supplémentaire si le titulaire de l'AMM peut démontrer que, dans les huit premières années de la période de dix ans d'exclusivité commerciale, il a obtenu une AMM pour une ou plusieurs indications thérapeutiques nouvelles jugées apporter un avantage clinique important par rapport aux théories existantes.
De même, la protection des données fournies à l'appui d'une demande d'AMM communautaire [15] est d'une durée de huit ans, assortie d'une période d'exclusivité commerciale complémentaire de deux ou trois ans selon le même principe que celui qui a été développé dans la directive 2004/27/CE. Cette dernière favorise ainsi une meilleure allocation des ressources dans l'industrie pharmaceutique à l'échelle européenne et par voie de conséquence une meilleure diffusion des médicaments génériques.
3.2 L'UE promeut l'émergence d'un marché unique du médicament en favorisant les importations parallèles de médicaments
La Commission veille aussi à favoriser les importations de médicaments au sein de l'Union européenne. "Les importations parallèles sont des produits importés entre deux États membres et mis sur le marché dans l'État membre de destination en dehors des canaux officiels de diffusion du fabricant ou de son distributeur agréé. Dans le cas de médicaments, de telles importations sont autorisées si le médicament importé est identique ou suffisamment similaire à un médicament déjà autorisé à la vente dans l'État membre de destination " précise-t-elle dans la présentation de sa Communication sur les importations parallèles de spécialités pharmaceutiques dont la mise sur le marché a déjà été autorisée en date du 30 décembre 2003 [16].
L'importation parallèle de médicaments est donc une forme légale de commerce dans le cadre du marché intérieur, en application des dispositions du traité CE relatives à la libre circulation des marchandises (article 28), sous réserve des restrictions concernant notamment la protection de la santé et de la vie des personnes (article 30).
La CJCE veille notamment avec un soin particulier à ce que les Etats ne se servent pas des dispositions prévues à l'article 30 du traité CE pour limiter la libre circulation des produits par une interprétation extensive de ces dispositions notamment celles relatives à la protection de la santé publique, en se fondant notamment sur le principe de confiance réciproque entre Etats membres [17].
Les importations parallèles de médicaments ouvrent le marché domestique du médicament à la concurrence et exercent ainsi une pression sur les prix des médicaments et facilitent la rationalisation de l'industrie pharmaceutique européenne.
Conclusion : vers l'harmonisation ?
Le système d'assurance maladie ne représente plus une frontière invisible entre les Etats membres. En outre, le caractère semblable des objectifs à atteindre au regard des nécessités de financement et d'élévation de la qualité des soins conduit les Etats membres à mener des réformes de même nature.
Le Centre d'analyse stratégique a indiqué dans son avis sur la réforme du financement de la protection sociale [18] la nécessité d'inscrire toute réforme nationale dans une dynamique européenne. Il a aussi souligné les deux axes majeurs des réformes dans les Etats membres de l'Union : le transfert des cotisations sociales vers la fiscalité directe et la responsabilisation des acteurs du système de santé.
La Commission européenne joue un rôle de mentor efficace et discret dans la convergence des politiques de santé. En effet, le processus de concentration et de rationalisation de l'industrie pharmaceutique qui appréhende l'espace communautaire comme un marché unique facilite le rapprochement des modes de gestion de l'assurance maladie par les Etats membres. Toutefois, il est peu probable que l'harmonisation communautaire intervienne à moyenne échéance dans ce domaine tellement il est consubstantiel à la culture des Etats. Dans cette perspective, la proposition de directive sur la santé qui sera déposée dans un proche avenir par la Commission et qui devrait notamment couvrir le champ de la mobilité des patients représentera un indicateur pertinent de la volonté de l'Union européenne d'œuvrer vers l'harmonisation des régimes d'assurance maladie.
[1] Elle est délivrée sur simple demande à sa CPAM ou à sa mutuelle.
[2] Pour une présentation des divers "modèles nationaux", voir Arnaud Senn, "La politique de santé de l'Union européenne", in Questions d'Europe, Fondation Robert Schuman, n° 25, 18 avril 2006.
[3] Pour un tableau comparatif exhaustif : Edouard LANDRAIN, Rapport d'information déposé par la Délégation de l'Assemblée nationale pour l'Union européenne sur les réformes de l'assurance maladie en Europe, annexe 2 "Tableau comparatif de synthèse", p. 115 à 1118, Assemblée nationale, Paris, juin 2004.
[4] Source : Eurostat.
[5] G. Abramovici, "La protection sociale dans l'Union européenne", in Statistiques en bref, Population et conditions sociales, 14/2005.
[6] Bernd-Peter Lange, "La réforme du système de santé en Allemagne", Note du Comité d'études franco-allemandes (Cerfa), n° 32, avril 2006.
[7] En 2005, en Allemagne, les dépenses de santé s'élevaient à 239,7 milliards d'euros, soit 11,3 % du PIB. Les caisses publiques d'assurance-maladie devraient se trouver confrontées à un déficit de l'ordre de 8 milliards d'euros en 2007.
[8] Après cinq mois de grève, un accord a été conclu le 18 août 2006 qui prévoit une augmentation des salaires de 15% à 20% pour les médecins exerçant dans les hôpitaux universitaires et de 10 à 13% pour les médecins exerçant dans les cliniques municipales, moyennant un accroissement de la durée de travail hebdomadaire de deux heures.
[9] COM (2004) 301 final : "Suivi du processus de réflexion à haut niveau sur la mobilité des patients et l'évolution des soins de santé dans l'Union européenne", Bruxelles, 20 avril 2004. http://europa.eu.int/eur-lex/fr/com/cnc/2004/com2004_0301fr01.pdf
[10] COM (2004) 304 final : Moderniser la protection sociale pour le développement de soins de santé et de soins de longue durée de qualité, accessibles et durables : un appui aux stratégies nationales par la "méthode ouverte de coordination", Bruxelles, 20 avril 2004. http://europa.eu.int/eur-lex/lex/LexUriServ/site/fr/com/2004/com2004_0304fr01.pdf
[11] CJCE 9 novembre 2000, aff. C-404/98, Plum : Rec. I-9379
[12] CJCE, 28 avril 1998, Kohll (affaire C-158/96)
[13] CJCE, 28 avril 1998, Decker (affaire C-120/95)
[14] CJCE, 12 juillet 2001, Smits / Peerbooms (affaire C-157/99)
[15] l'AMM peut être délivrée par les autorités nationales ou par les autorités communautaires. Dans ce dernier cas, l'autorisation vaut pour l'ensemble des Etats membres.
[16] COM (2003) 839 "Importations parallèles de spécialités pharmaceutiques dont la mise sur le marché a déjà été autorisée", Bruxelles, 30 décembre 2003. http://europa.eu.int/eur-lex/lex/LexUriServ/site/fr/com/2003/com2003_0839fr01.pdf
[17] Voir notamment : CJCE, Affaire C-212/03: Commission des Communautés européennes contre République française, arrêt du 26 mai 2005 avec les conclusions de l'avocat général M. L. A. GEELHOED présentées le 21 octobre 2004.
[18] Centre d'analyse stratégique, "Avis sur la réforme du financement de la protection sociale", 17 août 2006.
Directeur de la publication : Pascale Joannin
Sur le même thème
Pour aller plus loin
Démocratie et citoyenneté
Péter Magyar
—
30 mars 2026
Stratégie, sécurité et défense
Nicolas-Jean Brehon
—
23 mars 2026
Démocratie et citoyenneté
Nicolas-Jean Brehon
—
16 mars 2026
Avenir et perspectives
Régis Genté
—
9 mars 2026

La Lettre
Schuman
L'actualité européenne de la semaine
Unique en son genre, avec ses 200 000 abonnées et ses éditions en 6 langues (français, anglais, allemand, espagnol, polonais et ukrainien), elle apporte jusqu'à vous, depuis 15 ans, un condensé de l'actualité européenne, plus nécessaire aujourd'hui que jamais
Versions :



